子宫内膜癌的新兴治疗药物及药物靶标“未来可期”
子宫内膜癌在发达国家是女性生殖系统最常见的恶性肿瘤,在我国居女性生殖系统恶性肿瘤 的第二位,据2015年国家癌症中心统计,我国发病率为63.4/10万,死亡率21.8/10万。相关危险因素包括高水平的雌激素(可能由肥胖、糖尿病、高脂肪饮食引起),初潮早,未育,绝经延迟,林奇综合征(LynchSyndrome),高龄(55岁以上)以及应用激素替代和他莫昔芬等。近年子宫内膜癌发病率呈现上升趋势。
约有70%的子宫内膜样癌患者,发现时局限于子宫体。子宫内膜癌大部分是局限性病变,生存率相对较高,但常忽略早期不规则阴道流血和阴道排液等症状,失去早期诊断的机会。
摘自《子宫内膜癌诊断与治疗指南(第四版)》(2018)
对于在一线治疗中或之后进展的子宫内膜癌患者来说,治疗选择很有限。患者通常接受单药化疗,其有效率仅7%至13%。目前,对子宫内膜癌患者的治疗正从化疗转向更新颖的疗法,美国妇产科学会Shannon N. Westin博士说,“最重要的是,我们在化疗方面已经没有更大的进展。化疗对患者当然仍有获益,但是我们正朝着另一个方向发展。” “ 不同子宫内膜癌患者的分子表达不同。在所有妇科癌症中,这是一个更好的机会可以专注于精准治疗,而不只是以相同疗法治疗每位患者。 ”
德克萨斯大学安德森癌症中心的生殖医学系及妇科肿瘤系早期药物开发和I期临床试验主任Westin在第11届卵巢癌等妇科恶性肿瘤国际研讨会™上提到了子宫内膜癌未来的发展方向。

Q:子宫内膜癌治疗正在从化疗转向其他疗法。该如何进行精准医疗?
A:我们正处在子宫内膜癌治疗适当的时间段。过去,我们没有得到很多新药制造公司的太多关注。但是,现在大家都意识到子宫内膜癌具有大量的药物靶标,使用精准治疗真正专注于这种特定癌症类型变得非常有意义。我们越来越能看到惊人的结果。每当我们获得更多惊人的结果时,就会有更多的人关注这种疾病研究,这对我们的患者来讲是福音。
Q:您能否谈谈已经获得的成果?
A:约翰霍普金斯医疗集团的Amanda Nickles Fader博士及其同事在2020年SGO大会上介绍了他们的研究进展。该试验将标准疗法,紫杉醇、卡铂与曲妥珠单抗(赫赛汀)联用。他们选择了合适的患者群体。我们知道,HER2在子宫内膜癌的特定亚型子宫浆液性癌中高度过表达。因此,研究人员仅招募了子宫浆液性癌患者,并根据其HER2表达状态进行筛选。[患者]在免疫组织化学中必须有至少3+蛋白表达,或者它们可以有2+以上蛋白表达,但之后必须通过FISH检测HER2的扩增。如果他们具有这些分子标准,则可以被纳入试验。
该试验随机分配患者接受标准化疗与化疗+曲妥珠单抗对照。结果证明,无进展生存期有改善。[该发现]几年前就已发表。在SGO大会上,研究员重新提交了这些数据,并进行了进一步的跟进,[获益]仍得到了证实。更令人兴奋的是,还观察到了整体生存期获益。
一个提醒是,该试验人群包括任何未接受过化疗的III期和IV期子宫浆液性癌患者,某些患者接受过预先治疗,某些患者有复发性疾病。对于那些预先接受过治疗的患者来说,有更明确的获益。在复发性人群中也观察到获益。
Q:哪些新靶标和药物正在研究?
A:子宫癌具有许多可靶向的变异,在大约80%的子宫内膜癌中PI3K信号通路异常。围绕着信号通路的关键靶点我们发现了非常有趣的组合,其中包括mTOR抑制剂依维莫司(Afinitor)和来曲唑联用。在子宫癌中,单独使用任何一种药物都可以,但是将它们组合在一起[是完全不同的]。在选定的子宫内膜癌人群中,特别是子宫内膜样腺癌,我们看到了极好且持久的缓解率。这种组合目前还在与化疗对照试验中,以确定我们能否在预先治疗时摆脱化疗,转而使用更有针对性的疗法。
Q:免疫疗法有哪些进展?
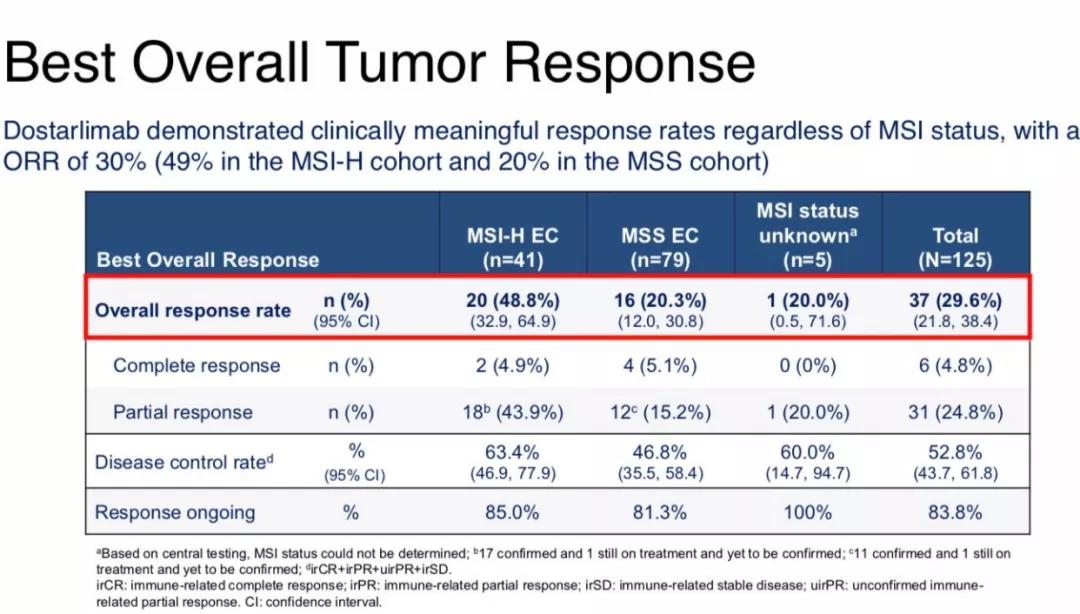
A:子宫内膜癌的免疫疗法有许多令人兴奋的结果。我们知道在子宫内膜癌中,约20%至30%微卫星不稳定性高(MSI-H),因此他们有资格接受单药检查点抑制剂。在SGO大会上,我们看到了GARNET试验的进展,该试验正在评估PD-1抑制剂dostarlimab。研究人员发现,MSI-H人群的缓解率约为40%多。
这是一类患者,其余是微卫星稳定(MSS)患者,占所有子宫肿瘤中约70%至80%。但是,我们很高兴看到纪念斯隆·凯特琳癌症中心的Vicky Makker博士提供的有关乐伐替尼(lenvatinib,Lenvima)与帕博利珠单抗(pembrolizumab,Keytruda)联用的数据。在微卫星稳定的肿瘤中,检查点抑制剂似乎有敏感性。
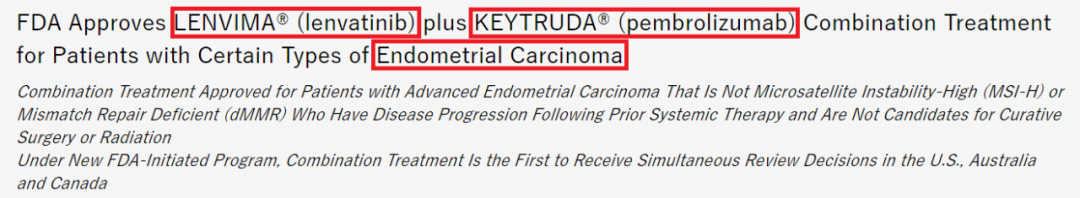
基于Ib/II期临床研究KEYNOTE-146/study 111的结果, 2019年9月17日该组合获得了FDA的批准,用于治疗子宫内膜癌MSS患者。这是一项单侧、多中心、开放标签、多队列试验。试验入组了108位患者。患者每日口服20 mg乐伐替尼,再加上每三周静脉注射200 mg帕博利珠单抗,直到疾病出现进展或者有不可耐受的不良反应。这108位患者中间,约87%没有MSI-H和dMMR,10%有,其他为未知状态。肿瘤的MSI状态通过PCR检测,而MMR状态则通过免疫组化加以确定。对于非MSI-H/dMMR肿瘤的患者,根据RECIST 1.1版的第三方评估结果显示,其客观缓解率(ORR)为38.3%(95%置信区间,29%-49%),完全缓解率为10.6%,27.7%的患者获得部分缓解。69%有缓解的患者的缓解持续时间达到至少6个月。
目前一项试验正在对该组合与化疗对照评估。我们很高兴看到这些非化学疗法成为主流。观察到这些试验的结果将会很有趣。
Q:有哪些新的值得关注的药物靶标?
A:研究人员介绍了他们的Wee-1抑制剂adavosertib(AZD 1775)的数据,该抑制剂可以间接靶向p53突变。研究人员证明,在更有可能发生p53突变的子宫浆液性肿瘤中,使用该药的缓解率约为30%。这只是单臂小型研究,但结果却非常吸引人。
此外,也发布了PARP抑制剂相关的大量数据,这在卵巢癌中非常“热门”。然而,我们发现子宫癌可以在同源重组通路中发生相同的基因变异,这可能使它们对PARP抑制剂敏感。
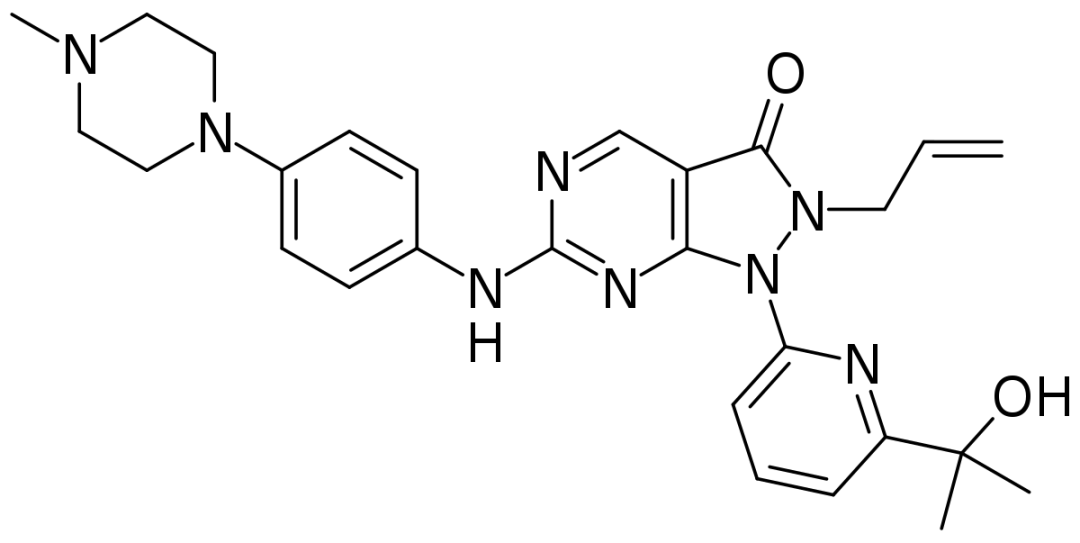 ▲adavosertib结构式
▲adavosertib结构式
Q:这种疾病仍面临哪些主要挑战?
A:患有晚期或复发性疾病的患者越来越多,要确保设计适当的试验并正确利用我们的资源最好地为患者服务,确实很棘手。
另一个问题是我们在许多实体瘤中都面临的一个问题:分子变异是什么意思?如果您在诊断时对患者进行了活检,并且发现了3个突变,那么3年后它们复发时是否仍然有意义?我们是否必须继续进行活检和昂贵的测序检测,还是可以着眼于液体活检和循环肿瘤细胞?那会成为未来的发展趋势吗?
很多时候,这些[我们拥有的]精准治疗药物会带来许多不良反应和毒性。[组合]如lenvatinib/pembrolizumab或[药物]如adavosertib可能具有毒性,这并不是说这些比化疗的不良反应差,但也不一定好。执业医师正在努力尝试如何摆脱、如何预防这些问题,以及如何确保患者能够耐受这些对他们真正有帮助的治疗。
很多时候,可能会发生的情况是,患者可能服用一种药物组合有疗效,但是如果她从一开始就不耐受这种药物,即使该药物对她有效,她也可能会退出该药物治疗。因此,我们需要确保能控制这些毒性并在可能的情况下减轻毒性,以使患者获益。
Q:目前的研究方向是什么?
A:我们正在围绕雄激素受体开展一些早期工作。大多数人在听到雄激素时都会想到前列腺癌。我们正在进行一项联合化疗与针对雄激素受体的恩杂鲁胺(enzalutamide,Xtandi)药物的试验。因为当我们查看来自癌症基因组图谱和癌症蛋白质组图谱的数据时发现,与前列腺癌相比,子宫内膜癌中雄激素受体的表达更高,这真是令人大开眼界。因此我们认为,这种药物可能会起作用。为此,我们确实正在进行一项很好的预备试验,探究该药物与化疗联合治疗。现在说这意味着什么还为时过早,但我们确实在努力探索新疗法和新药物靶标。